Жизнь без боли в любом возрасте!
Лечебно-диагностический медицинский центр лицензия №14012549Часы работы
- ПН-ПТ: 9:00-15:00
- СБ: 9:00-13:00
Комплексный подход к лечению заболеваний позвоночника и суставов
Бесплатная консультация врача
Полный курс лечения 7 - 10 процедур
Снятие боли в спине за 1-2 сеанса
На страже вашего здоровья
с 2014
года
Прием ведет главный специалист центра Ходжамжаров Бауыржан Ержанович — врач невролог — мануальный терапевт, высшей квалификационной категории, кандидат медицинских наук Российской Федерации.
Центр оснащен современным оборудованием, позволяющим комплексно лечить заболевания позвоночника и суставов. А также новейшее диагностическое оборудование, позволяющее выявлять противопоказания к проведению мануальной терапии и правильно подобрать метод лечения.
ПодробнееЧто мы лечим
Межпозвоночная грыжа дисков
Что это такое?
Межпозвонковая грыжа — это смещение части деформированного
межпозвонкового диска. Самая частая локализация грыжи — поясничный
отдел позвоночника.
Наиболее часто это заболевание встречается в возрасте от 20 до 50
лет и являются одной из наиболее частых причин временной утраты
трудоспособности и нередко инвалидизации пациента.
Что происходит?
Грыжи межпозвонковых дисков являются тяжелым осложнением
остеохондроза позвоночника. Болезнь возникает в результате разрыва
межпозвонкового диска. Образующаяся при этом грыжа, выпячиваясь
назад и в сторону, давит на корешок нерва в месте его выхода из
спинномозгового канала и вызывает воспаление, сопровождающееся
отеком. Это объясняет, почему боли и потеря чувствительности
появляются не сразу после начала болезни.
Ущемленный корешок нерва посылает в головной мозг болевые импульсы,
которые воспринимаются человеком как боль в той области,
чувствительность которой обеспечивается этим нервом. Также в этой
области нарушается координация движений и мышечная сила.
Чем это проявляется?
Основной жалобой является боль. Как правило, боли возникают после
умеренных физических нагрузок, неудобного положения на рабочем месте
или в постели, при наклоне с одновременным поворотом в сторону,
нередко в сочетании с поднятием тяжести. Затем в течение суток
появляются боль и слабость в области иннервации. При движениях,
кашле, чихании или чрезмерном напряжении боли усиливаются и часто
становятся настолько сильными, что человек нуждается в постельном
режиме.
При грыже диска в поясничном отделе боли чаще носят лампасный
характер (распространяются по внешней поверхности ноги), могут быть
постоянными или преходящими.
Кроме болей могут определяться нарушение чувствительности, такие как
гипестезия (снижение чувствительности) и анестезия (отсутствие
чувствительности), редко — гиперестезия (усиление чувствительности).
Наблюдаются вегетативные расстройства в виде снижения температуры
кожи, несильных отёков (пастозности), изменяется потоотделение,
повышается сухость кожи. Иногда больные не могут выпрямить ногу
из-за болей. Могут отмечаться нейротрофические расстройства
пораженной области в виде похудания (за счет атрофии мышц).
Смещения межпозвонковых суставов
Смещение межпозвоночного сустава чаще всего возникает вследствие какой-то экстремальной нагрузки на позвоночник: удара, падения, неудачного наклона, резкого поворота, переноса или подъёма тяжести (особенно если тяжесть поднимается из неудобного, «скрученного» положения). Кроме того, во многих случаев смещение сустава бывает следствием острого спазма и воспаление мышц спины или шеи – ведь давление спазмированных мышц провоцирует перекос позвоночника, в результате которого сустав легко смещается вбок.
Компенсаторные возможности нашего организма настолько велики, что порой один – два смещения могут и не вызвать ответной реакции. Но если повреждение произошло в одном из ключевых участках позвоночника, в местах соединения этих отделов ( т.е. затылок – шейный отдел, шейно – грудной переход, грудо – поясничная и пояснично – крестцовое соединения ), и если смещение достаточно велико, то запускается ответная цепная реакция. Поскольку в области межпозвоночного сустава расположено множество нервных окончаний, его подвывих вызывает боль и, как следствие, реакцию мышц в поражённом участке спины или шеи – мышцы рефлекторно «зажимаются».
Гонартроз
В основе заболевания гонартроз (артроз коленного сустава) лежит поражение хряща, а также костные разрастания по краю сустава и кистозное разрежение ткани сустава. Гонартроз относится к дегенеративно – дистрофическим заболеваниям суставов.
Гонартроз может быть первичным, то есть возникающим изначально, и вторичным, возникающим на фоне каких-либо других заболеваний коленного сустава.
Заболевание характерно для лиц зрелого возраста, хотя может встречаться и у молодых. При первичном гонартрозе чаще отмечается поражение обоих суставов, при вторичном – обычно страдает один сустав.
Основными симптомами гонартроза являются боли, ограничения движений в суставе, нарушение походки. Гонартроз развивается постепенно. Весьма характерным признаком для гонартроза, который отличает его от других заболеваний суставов, это то, что боль появляется вначале после состояния покоя, а по мере того, как больной «расходится», боль стихает. К концу рабочего дня боли вновь появляются, что связано с нарастанием нагрузки.
Весьма характерным признаком артроза является образование остеофитов – краевых костных разрастаний. Постоянное трение мягких тканей хряща об эти остеофиты приводит к асептическому воспалению синовиальной оболочки сустава – синовиту. Синовит проявляется отеком мягких тканей в области сустава, покраснением, повышением местной температуры. При ощупывании воспаленного сустава отмечается болезненность, а также хруст. Хруст может ощущаться больным при движении в коленном суставе.
Причины развития гонартроза:
Основным фактором возникновения артроза считается механический. Происходит так называемая микротравматизация суставного хряща и как следствие – его дегенерация. Это ведет к возрастанию нагрузки на определенные участки суставной поверхности и его разрушению. В настоящее время установлено, что при артрозе в ткани хряща происходит изменения обмена веществ, которые заключаются в уменьшении содержания в ней хондроитинсульфата. Хондроитинсульфат является специфическим компонентом хряща, т.е. обнаруживается исключительно в хрящевой ткани.
Диагностика гонартроза
заключается, прежде всего, в опросе жалоб больных, осмотре сустава и
проверки объема движений в нем. Основа же диагностики состоит,
конечно же, в инструментальных методах диагностики. Это прежде всего
рентгенография суставов. В зависимости от рентгенологической картины
артроз подразделяют на 3 стадии. Кроме того, в диагностике артроза в
настоящее время широко применяется ультразвуковое исследование и
артроскопия.
Лечение артрозов в настоящее время комплексное. То есть, лечение не
ограничивается каким либо одним методом.
Менископатия
Менископатия коленного сустава представляет собой трудно диагностируемое повреждение коленного сустава, которое возникает вследствие ушибов, растяжения или при вторичных травмах сустава. При любом резком движении может возникнуть отрыв или раздавливание коленного мениска. Повторное возникновение менископатии может привести к образованию деформирующего артроза.
Коленная менископатия бывает:
Существует несколько видов поражения менисков:
Многие специалисты считают, что менископатия коленного сустава случается только у людей, занимающихся активным спортом, но это не совсем так. Возникнуть заболевание может, как говорится на ровном месте – при неудачном движении ноги даже при ходьбе, при спотыкании, подворачивании ноги или удара коленом. Любители бега, катания на лыжах и сидения на корточках также часто подвергаются воздействию данной болезни.
В группу риска входят лица, переносившие ранее подагру или артрит, а также те, у которых очень подвижные суставы или слабые связки. Люди, страдающие сильным перенапряжением подошвенно-поясничной или прямой мышцы бедра, также часто сталкиваются с разрывом или сдавливанием коленного мениска, что происходит вследствие незащищенности суставов в области колен.
Симптомы заболевания
Клиническая картина повреждения мениска включает в себя острую и хроническую стадию болезни. В хроническом периоде затрудняется диагностика, так как присутствуют симптомы неспецифического реактивного воспаления, которые возникают и при других повреждениях суставов.
Симптомы менископатии коленного сустава:
После угасания реактивных явлений, спустя 2-3 недели течения подострого периода, возникает истинная картина заболевания, характеризующаяся рядом клинических типичных симптомов при наличии соответствующего механизма травмы и анамнеза: инфильтрация капсулы, локальные боли, блокада суставов и выпот.
Цервикокраниалгия
Вертеброгенная цервикокраниалгия — это боль в шее и затылочной области.
Основной причиной развития цервикокраниалгии является остеохондроз шейного отдела позвоночника. Многие месяцы шейный остеохондроз может протекать бессимптомно, снижая способность организма к нагрузкам, но переохлаждение, стрессы, физическая нагрузка могут провоцировать развитие клинических проявлений цервикокраниалгии.
Цервикокраниалгия вертеброгенная может протекать «остро» (возникать внезапно), или хронически (развиваясь постепенно). При этом боль может быть от умеренной до очень выраженной. Часто боль в шее усиливается при движении головой, длительном пребывании в одной позе, после сна на неудобной подушке. Боль может локализоваться с одной стороны или симметрично с двух сторон, может отдавать в руку, лопатку, верхнюю часть спины, в височную или лобную часть головы, область глаза и уха.
Как правило, вертеброгенная цервикокраниалгия протекает на фоне повышения тонуса и спазм мышц шеи, нарушение кровообращения, воспаления и отеков, что и приводит к боли в шее.
Цервикокраниалгия и методы ее лечения
Вышеназванные факторы и определяют выбор методов лечения цервикокраниалгии:
Все эти методы лечения цервикокраниалгии направлены не только на снятие болевого синдрома (боли в шее), но и на восстановление анатомии позвоночника, его функции и резервных возможностей организма. ПОМНИТЕ, что остеохондроз — это очень частая, но не единственная причина, которая может приводить к развитию вертеброгенной цервикокраниалгии, поэтому для уточнения диагноза и выбора методов лечения цервикокраниалгии необходима консультация невролога, а часто и дополнительное обследование -рентгенография, МРТ, доплерография и другие исследования, что позволит оптимизировать и индивидуально подобрать необходимое лечение цервикокраниалгии.
Цервикобрахиалгия
Цервикобрахиалгия – это боли в области шеи и плеча, которые распространяются на одну или обе руки. Возникают они в различных ситуациях, которые могут сильно отличаться. Причинами оказываются другие заболевания и патологии, поэтому каждый случай врач изучает в индивидуальном порядке.
Традиционно проявляются в молодом и зрелом возрасте, когда человек отличается повышенной работоспособностью. Если вовремя не пролечить данное заболевание, качество жизни снижается, а в особо тяжелых случаях происходит потеря трудоспособности. Чтобы не допустить подобных последствий, необходимо своевременно обращаться за помощью к специалистам.
Симптомы вертеброгенной цервикобрахиалгии:
Часто диагностика затрудняется тем, что цервикобрахиалгия слева может маскироваться под болезни сердца. Если у больного уже были проблемы с сердцем, врач следует по пути наименьшего сопротивления – и назначает уже знакомые ему процедуры.
Когда человека беспокоит цервикобрахиалгия справа, проблем с диагностикой возникает меньше. Хотя похожая симптоматика может появляться при заболеваниях дыхательной системы, поэтому ориентироваться только на жалобы пациента нельзя. Требуется обязательное комплексное обследование, так как вертеброгенная цервикобрахиалгия справа часто является следствием других патологий.
Причины:
Наиболее частая причина цервикобрахиалгии – это остеохондроз, который возникает у большей части трудоспособного населения. Если вовремя заметить его, с помощью физиотерапии и дозированной физической нагрузки удастся полностью избавиться от неприятной симптоматики. Когда человек медлит, остеохондроз превращается в межпозвоночные грыжи, которые уже потребуют совершенно другого лечения.
В отдельных случаях двусторонняя цервикобрахиалгия является сопутствующим симптомом такого заболевания, как рак. Новообразования в области внутренних органов или позвоночника могут давать метастазы, которые пережимают нервные окончания.
Плечелопаточный периартроз
Состояние болезненной скованности мышц вокруг плечевого пояса и собственно плечевого сустава называют по разному: артроз плечевого сустава, адгезивный капсулит, синдром «замороженного» плеча. Старое, но до сих пор распространенное название — плечелопаточный периартроз. Несмотря на то, что развивается это заболевание постепенно, как правило, настигает оно как-то вдруг и сразу же сильно мешает жить и работать.
Признаки
Прежде всего, это боли в плечевом суставе, усиливающиеся при повороте плеча или при поднятии руки. Со временем они усиливаются и появляются во время работы и по ночам. Как правило, возникают они с одной стороны – справа у правшей, слева у левшей. Прикосновение к плечевому суставу, отведение разогнутой в локте руки в сторону вызывает неприятные или болезненные ощущения и ограничение движения. Со временем при отсутствии лечения амплитуда движения сокращается (возникает тугоподвижность сустава), боль усиливается и из ноющей боли преобразуется в сверлящую или даже грызущую. Изолированная боль в плечевом суставе встречается редко. В основном она сочетается с симптомами шейного остеохондроза — головной болью, головокружением, болями в лопатке, шее, в руке, онемением пальцев рук.
Описание
Окончательно причины развития плечелопаточного периартроза не установлены. Среди них называются перенесенные местные травмы, напряженная работа, при которой неравномерно напряжены мышцы плечевого пояса, функциональные и дистрофические изменения в позвоночнике (протрузии или грыжи межпозвонковых дисков шейного отдела), наследственность, нарушение обмена веществ. Есть также мнение, что плечелопаточный периартроз развивается слева — после инфаркта миокарда, справа – является следствием заболеваний печени (холецистит) или как следствие очаговых поражений легких.
В случае если развитие плечелопаточного периартроза объясняется травмированием связочно-сухожильного участка сустава и синовиальных сумок, возникает воспаление, результатом которого при отсутствии лечения становится ограничение подвижности сустава. Кроме того, легкомысленное отношение к болезни, отсутствие грамотного лечения может привести к гипотрофии и атрофии дельтовидной мышцы и остеопорозу головки плечевой кости.
Диагностика
При жалобах на боли в плечевом суставе и ограничении подвижности, как правило, назначаются рентгенологическое исследование, ультразвуковое исследование, магнитно-резонансная и\или компьютерная томография, артрограмма, анализ крови. Кроме того, требуется проведение дифференциальной диагностики для исключения таких патологий, как тромбофлебит вен руки, диффузный васкулит, фурункулез, дерматит, опухоль, травма шейных позвонков или плечевого сплетения, опоясывающий лишай, инфаркт миокарда, сосудистые заболевания головного мозга, поражение легких и плевры. Необходимо также исключить такие костные патологии, как деформирующий остеоартроз, воспалительные изменения в суставе и суставной сумке, дистрофические и патологические изменения в шейном отделе позвоночника, инфекционный артрит, вывих плеча.
Межреберная невралгия
Человек, страдающий межреберной невралгией, жалуется на резкую, «простреливающую» боль в грудной клетке, чаще с одной стороны. Услышав такое описание симптомов, многие врачи сразу же отправляют больного на дополнительные обследования – электрокардиографию (ЭКГ), флюорографию. И они правы, ведь крайне неприятная, но все же не смертельная межреберная невралгия по своим проявлениям похожа на жизнеугрожающие недуги: инфаркт миокарда, плеврит, панкреатит, язвенную болезнь. Есть сходство и с пневмонией, особенно при ее нетипичном течении, когда болезнь не дает ни температуры, ни сильного кашля. Исключить их – первая задача врача.
Конечно, боль при невралгии имеет свои отличительные особенности. Например, она усиливается при физической нагрузке. При болезнях сердца такой закономерности не прослеживается. При невралгии болевую точку между ребер можно обнаружить при пальпации, при плеврите или инфаркте миокарда – нет. К тому же в отличие от сердечной боли дискомфорт при невралгии не снимается нитроглицерином, и боль более длительная, она продолжается часами, сутками. Тем не менее, пытаться самостоятельно установить диагноз ни в коем случае нельзя. Все вопросы снимет только консультация врача и дополнительные обследования.
Раздраженные нервы
Межреберная невралгия возникает при раздражении или сдавливании нервов, идущих от позвоночника по межреберьям. Очень часто к таким проблемам приводит остеохондроз. При этом заболевании хрящевая ткань между позвонками разрушается, происходит защемление корешка нервов, отсюда и боль. К тому же изменения в позвоночнике приводят к нарушению тонуса мышц (врачи называют это явление «мышечно-тонический синдром»), а это еще больше ухудшает самочувствие.
Частой причиной болезни, особенно у мужчин, является переохлаждение. Врачи сталкиваются с волной обострений невралгии после обильных снегопадов, когда люди чистят снег.
У женщин есть еще один дополнительный фактор риска – ношение тесного белья. Модные сейчас бюстгальтеры с жесткими косточками или тонким основанием, впивающимся в тело, могут механически сдавливать нервы, повреждая их. Особенно часто такая проблема возникает у худеньких дам: подкожно-жировой клетчатки у них мало, поэтому нервы расположены близко к коже.
И наконец, стать причиной межреберной невралгии может одна из разновидностей вируса ветряной оспы – герпес зостер, или опоясывающий лишай. Это заболевание сопровождается высыпаниями в области грудной клетки, спины. Но неприятные пузырьки и корочки через две недели проходят, а вот боль может остаться с человеком на месяцы (если ничего не предпринимать – то и на годы). Такая невралгия называется постгерпетической. Обычно недуг возникает на фоне ослабленного иммунитета, нередко у пожилых людей.
Шейный радикулит
Шейный радикулит – болезнь, характеризующаяся поражением спинномозговых корешков в шейном отделе. По статистике эта болезнь встречается несколько реже, чем поясничный радикулит, однако данный диагноз ставится реже, чем остеохондроз, хоть большинство людей ощущает периодически боли в шее.
Шейный радикулит: симптомы
Главным симптомом радикулита шеи является сильная боль. Это можно
сказать и про симптомы поясничного радикулита. Однако, если
сравнивать с поражениями других позвоночных отделов, боль носит
более выраженный характер.
В основном локализацией болевых ощущений является шея. Оттуда боль
распространяется в область затылка, плеча и/или лопатки.
Особенностью болевых ощущений при данном заболевании можно назвать
усиление неприятных ощущений при любых (даже самых незначительных)
движениях головы, а также при чихании, чихании и поворотах плечами.
Если имеется довольно запущенный шейный радикулит, симптомы пациент может ощущать следующие: покалывание, жжение и парестезии (онемение) в руках и кистях. Врачи отмечают, что на этой стадии болезни в руках теряется значительная часть мышечной силы, а также снижается их чувствительность.
Сильные приступы боли мешают пациенту определиться с удобной позой для сна, сидения и т. д. Обезболивающие помогают снизить интенсивность неприятных ощущений, но при неудачном движении у пациента может начаться новый приступ боли.
Миозит
Миозит — воспаление одной или нескольких скелетных мышц, проявляющееся болью в мышцах и мышечной слабостью.
Различают острый и хронический миозит, а также ограниченный (локальный) и диффузный (генерализованный). В том случае, если в патологический процесс вовлечено множество мышц, говорят о развитии полимиозита. Полимиозит относится к наиболее тяжелым формам миозита.
Причины миозита
Миозит может быть вызван множеством самых различных причин. Так, к развитию миозита могут привести инфекционные заболевания (грипп, ОРВИ, хронический тонзиллит), внедрение в мышцы паразитов. Также это заболевание могут вызвать различные токсические вещества, попавшие в организм.
Но чаще всего миозит возникает в результате местного переохлаждения и статического перенапряжения мышц, а также непривычных физических нагрузок (особенно на холоде), ушибов напряженных мышц (при занятиях спортом). Миозит может появиться после сильных судорог во время плавания и даже в результате длительного пребывания в неудобной позе.
Выделяется группа пациентов, у которых миозит развивается вследствие профессиональной деятельности — это водители, операторы ПК, пианисты, скрипачи, т.е. люди, которые каждый день по многу часов трудятся в неудобном положении.
Симптомы миозита
Миозит проявляется болями в пораженных мышцах, которые постепенно усиливаются. Боли при миозите также становятся сильнее при движениях, требующих сокращения пораженных мышц, и при их ощупывании. Больные мышцы напряжены, и это затрудняет движения в суставах, расположенных рядом. В пораженных мышцах может развиться слабость или атрофия — уменьшение их объема.
По клиническому течению миозиты подразделяются на острые и хронические. Хронические миозиты могут быть исходом острого миозита либо следствием хронической инфекции.
В легких случаях болевые ощущения проходят обычно через несколько дней, если человеку обеспечено тепло, покой, уход и обезболивающие. Однако если действие таких неблагоприятных факторов, как охлаждение или чрезмерное физическое напряжение, продолжается, возможны частые рецидивы миозита переход ее в хроническую форму. При этом миозит может протекать настолько тяжело, что человек на длительный срок утрачивает трудоспособность.
Виды миозита (шейный миозит, поясничный миозит и др.)
Самые распространенные виды миозита — это шейный и поясничный, хотя встречаются также миозит плечевых мышц, рук, ног и даже жевательных мышц.
Шейный миозит — это острое воспаление мышц шейно-плечевого пояса, которое может возникнуть у любого, даже абсолютно здорового человека, в результате стресса, переохлаждения, сна в неудачной позе или работы в неудобном положении. Чаще всего шейный миозит бывает спровоцирован сквозняком — мало кто не жаловался, что ему «продуло шею». При шейном миозите возникает тупая мышечная боль в области шеи, которая может «отдавать» в затылок, в плечи, между лопатками. Подвижность шейных позвонков обычно остается нормальной, но может быть и ограниченной из-за болевых ощущений при растягивании определенных групп мышц или сухожилий.
Шейный миозит обычно проявляется утром после сна, через день-два после упомянутых ранее травмирующих воздействий. За это время «застуженные» воспалившиеся волокна мышц отекают, возникает их рефлекторный спазм, что вызывает раздражение нервных окончаний и сильную боль.
Воспаление нервов почти всегда бывает ассиметричным: боли сильнее с одной стороны, чем с другой. Вне зависимости от того, куда дошел воспалительный процесс, боли при миозите всегда очень сильные: болеющий абсолютно не может повернуть голову или двигать воспаленной рукой.
Миозит поясничных мышц — частая причина поясничных болей. Заболевание характеризуется длительным течением. Боли в поясничных мышцах не столь интенсивны, как при люмбаго, преимущественно ноющие. Мышцы уплотнены, болезненны при ощупывании и растяжении. У больных с хроническими инфекциями и нарушениями обмена веществ миозит поясничных мышц может сочетаться с болями в суставах.
Протрузии
Протрузия диска является наиболее частой формой дегенерации диска, приводящей к появлению болей в спине. Как правило, возникает протрузия диска из-за возрастных изменений или при травмах. Она может протекать незаметно до тех пор, пока не возникнет ирритация близлежащих нервов. В нормальном состоянии происходит амортизация движений позвонков межпозвонковыми дисками, которые овальные по форме и имеют губчатую структуру. С течением времени диски изнашиваются, происходит выбухание их за пределы нормального расположения. Обычно дегенерация дисков проходит в несколько стадий.
Стадия повреждения или набухания – в этой стадии пульпозное ядро (внутренняя часть диска), выходит за пределы нормального расположения, выбухает в сторону фиброзного кольца. Эта выпуклость может занять больше половины окружности диска, более 180°.
Протрузия диска – пока выбухание пульпозного ядра не выходит за пределы фиброзного кольца, но при этом выступает в позвоночный канал. Протрузия диска может занять до 180о окружности (выбухание более заостренное).
Грыжа диска — повреждается фиброзное кольцо, при этом содержимое пульпозного ядра может выйти за пределы фиброзного кольца.
Некоторыми докторами термины протрузия и грыжа диска применяются как состояния, аналогичные друг другу. В некоторых случаях диагноз должен быть детализирован. В позвоночнике располагается спинной мозг и нервные корешки, выходящие из позвоночника и иннервирующие различные области тела. При возникновении протрузии (выбухания) диска в достаточно маленькое пространство спинномозгового канала, это приводит к воздействию на корешки и спинной мозг, что влечет за собой следующие симптомы:
Симптоматика протрузии диска является достаточно индивидуальной. Она зависит от локализации и причины повреждения диска. К примеру, при протрузии диска в шейном отделе, проблемы могут появиться в плече, а из-за протрузии диска в поясничном отделе – слабость в ногах. Редко, но все-таки встречаются протрузии диска в грудном отделе. На интенсивность и объем симптоматики влияет генез протрузии. Постановка корректного диагноза протрузии требует применения методов визуализации (МРТ или КТ). Обычно при протрузиях дисков достаточно эффективными являются консервативные методы лечения (иглорефлексотерапия, физиотерапия, ЛФК, медикаментозное лечение).
Протрузия диска в шейном отделе
Протрузией диска называют состояние, при котором возникает выбухание диска, воздействие на нервные корешки, чем вызывается боль в шее и некоторые другие симптомы. Как правило, протрузия возникает из-за возрастных изменений. Шейный отдел позвоночника состоит из семи позвонков, между которыми располагаются межпозвонковые диски. Шейный отдел является очень мобильной структурой. Мобильность и эластичность движений в шее, а также стабильность положения головы обеспечиваются дисками. Изнашивание дисков вызывает появление протрузий, которые могут явиться причиной для компрессии спинного мозга или корешков. При воздействии на спинномозговые структуры появляются следующие симптомы:
От локализации протрузии и степени изменений, произошедших в диске, будут зависеть специфические симптомы. Поэтому для эффективного лечения должна быть проведена точная диагностика методами нейровизуализации (МРТ или КТ) для дифференциации от других заболеваний, которые дают аналогичные симптомы. Достаточно высокими являются возможности консервативного лечения при возникновении протрузий в шейном отделе позвоночника, поэтому в большинстве случаев хирургического лечения можно избежать.
Протрузия диска в грудном отделе позвоночника
В грудном отделе позвоночника достаточно редко случается протрузия диска. Это связано с тем, что к грудным позвонкам прикреплены ребра. Это позволяет создать дополнительную жесткость и уменьшить подвижность позвонков в грудном отделе. А потому, в отличие от поясничного или шейного отделов позвоночника, в грудном отделе значительно меньше возможностей для избыточного воздействия на диски. Вместе с тем, все же определенный объем движений присутствует, в связи с дегенерацией дисков возникают протрузии. Они могут выбухать в спинномозговой канал и служить причиной для появления определенной симптоматики. Зависит симптоматика от места локализации протрузии и от степени ее воздействия не ближайшие нервные образования:
Как правило, при протрузиях дисков грудного отдела позвоночника достаточно эффективными являются консервативные методы лечения.
Протрузия в поясничном отделе позвоночника
В поясничном отделе позвоночника протрузии диска возникают чаще всего. Они являются причиной болей в пояснице. Именно поясничный отдел позвоночника очень подвержен различным проблемам. Это связано с двумя факторами: с одной стороны, центр тяжести человека находится в поясничном отделе, поэтому на поясничный отдел приходится очень большая нагрузка, с другой стороны, в поясничном отделе очень большая амплитуда движений. Поэтому наиболее склонны к повреждениям и появлению протрузий диски поясничного отдела. Вместе с тем, изменения в дисках усугубляются возрастными дегенеративными процессами. Раздражение близлежащих спинномозговых структур происходит при выбухании диска. Это и приводит к появлению симптоматики, которая зависит от локализации протрузии и степени патологических изменений в диске:
Как правило, при протрузии диска в поясничном отделе позвоночника, назначается консервативное лечение. Но при больших протрузиях, которые вызывают выраженную стойкую симптоматику, может потребоваться хирургическое лечение.
Типы протрузии
По типам протрузии делятся на центральные (медианные), латеральные,
заднелатеральные, задние.
Центральная (медианная) протрузия
Термин «центральная протрузия» обозначает направление выбухания
диска к центру спинномозгового канала. При таком виде протрузии
существует риск воздействия на спинной мозг. Такие протрузии обычно
протекают бессимптомно и в лечении нуждаются редко.
Латеральная (боковая) протрузия
Термин «латеральная протрузия» обозначает, что выбухание расположено
сбоку по отношению к позвоночному столбу – справа или слева. Если
протрузия расположена сбоку, то появляется достаточно высокая
вероятность давления на корешки спинного мозга. Этот вид протрузии
встречается редко, примерно в 10% случаев, пока протрузия не
воздействует на близлежащие корешки — протекает бессимптомно.
Заднелатеральная протрузия
Чаще всего встречающийся вид протрузии. Термин «заднелатеральная
протрузия» обозначает, что она расположена назад и вбок относительно
позвоночного столба. Такое расположение протрузии дает высокую
вероятность воздействия не только на корешки справа и слева, как это
происходит при боковых протрузиях, но и на прочие структуры спинного
мозга. Как и латеральная, заднелатеральная протрузия может протекать
без симптомов, если на нервные структуры не происходит физическое
воздействие.
Задняя протрузия
Термин «задняя протрузия» обозначает топическое направление
протрузии назад от живота к спине. Чаще всего подобное расположение
протрузии приводит непосредственно к воздействию на спинномозговые
структуры. Появляются болевые синдромы, нарушения чувствительности,
моторные нарушения, нарушения функций органов малого таза.
Симптомы протрузии диска
Симптоматика протрузии дисков является очень вариабельной. Она
зависит непосредственно от того, какой именно диск поражен. Симптомы
могут варьироваться от онемения пальцев верхних или нижних
конечностей до болей в спине хронического характера. Протекание
непосредственно протрузии происходит бессимптомно. Протрузия не
проявится никаким образом, если на спинномозговые структуры не
происходит воздействия (раздражения нервных волокон или корешков).
Человек будет чувствовать себя абсолютно здоровым до тех пор, пока
протрузия не будет контактировать с нервами. От топики протрузии
(центральная, латеральная, задняя) будет зависеть, на какие
анатомические области спинного мозга и корешков будет оказано
воздействие. Клиническая картина симптомов и их выраженность будут
напрямую зависеть от патологии, которая привела к протрузии, топики,
степени компрессии на спинной мозг и нервные корешки. Наиболее
характерными являются следующие симптомы:
Как правило, симптоматика может быть нивелирована при помощи консервативных методов лечения.
Дерматокосметология
Косметология — наука об эстетических проблемах организма человека, их этиологии, проявлениях и методах коррекции, также — свод методик, направленных на коррекцию эстетических проблем внешности человека.
Большая часть терминологического аппарата и способов воздействия
базируется на достижениях дерматологии, физиотерапии,
восстановительной медицины, косметической химии, а в последние годы
и на достижениях ортопедии.
Косметология — активно развивающаяся отрасль и быстро осваивает
открытия и изобретения, рожденные другими научными дисциплинами,
изучающими человека.
Как свод методик косметология подразделяется на терапевтическую и
хирургическую.
Терапевтическая косметология содержит в своем арсенале:
Дерматокосметолог оказывает следующие услуги:
Детский энурез
Под энурезом понимается синдром непроизвольного мочеиспускания, возникающего преимущественно во время сна. Наиболее часто патология диагностируется у детей-дошкольников и школьников младших классов. Однако о заболевании можно говорить лишь с момента достижения ребенком 5-летнего возраста (эпизоды недержания урины у детей, не достигших 5 лет не считаются отклонением).
В диагностике и терапии энуреза необходим комплексный подход сразу нескольких специалистов. Сложность заключается в многообразии возможных причин, вызывающих патологию – от неврологических расстройств до сопутствующих урологических и гинекологических заболеваний. Именно поэтому родителям следует доверить выявление и устранение заболевания исключительно квалифицированным специалистам.
Симптомы энуреза:
Причины возникновения детского энуреза:
Высокий профессионализм при лечении наших пациентов
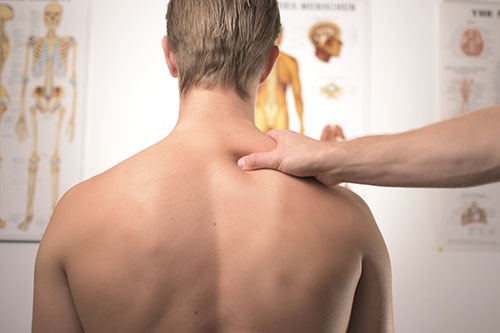
Мануальная терапия
Комплекс различных терапевтических методик и приемов диагностики заболеваний преимущественно в области ортопедии. Иначе мануальную терапию можно назвать лечением руками.
Подробнее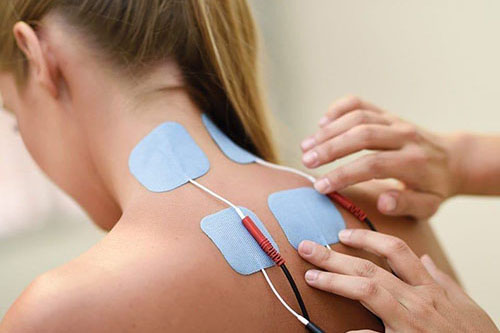
Физиотерапия
Совокупность методов лечения различных заболеваний с помощь
физических факторов, таких как электрический ток, магнитное излучение, тепло, воздух,
свет и многих
других...
Наши специалисты
Доверьте своё здоровье нашей команде Профессионалов
У Вас остались вопросы? Задайте их прямо сейчас:
+7 701 522 39 96
Узнайте, что говорят о нас наши пациенты
Я прошёл курс, лечение грыжи L5- S1 в клинике доктора Ходжамжарова Бауржана Ержановича. Полностью удовлетворён лечением и оснашением кабинетов. Желаю дальнейшего процветания и успехов в лечении заболеваний. С уважением Карбушев И.А.
Карбушев Иван
Хочу выразить огромную благодарность всему персоналу ЦМТ за оказанную высококвалифицированную помощь. Я уже и не надеялась, что мне может кто то помочь. Доктор Бауржан Ержанович действительно творит чудеса.
Наталья
Хочу от всей души выразить благодарность всему коллективу ЦМТ за очень грамотное, квалифицированное лечение и очень хорошее человеческое отношение к пациенту. До вас я лечился два месяца, но только у вас за 7-10 процедур смог почувствовать себя здоровым. Профессор ЕНУ им.Гумилева А.Сарсенов.
Сарсенов Арыстан
Огромное спасибо доктору Ходжамжарову Бауыржану Ержановичу и его команде! Из-за грыжи позвоночника не могла сделать элементарные упражнения и просто двигаться. А сейчас я с удовольствием хожу и радуюсь! Также спасибо медсестре Айнагуль за добродушное отношение к пациентам. Профессионализм — вот что главное в этой клинике.